現在、さまざまな医学会でも多くの先生方が研究、注目されている「フレイル」。
なぜこんなに注目されているのか。それは急激に高齢化が進んでいることが要因にあります。いかに「要介護状態にならないか」が介護予防の観点からすると、大変重要になってきます。フレイルは介護予防の観点・健康寿命の延伸に結びつく重要な病態です。
高齢者が多い現代社会において「フレイル」にいち早く気づき、正しい介入をすることで
生活機能の維持・向上を図ることが期待されていることから、「要介護状態に陥るのを防げる効果がある」といわれています。
しかし一般の方においてはまだまだ聞きなれない言葉だと思います。ここでは「フレイル」に関してお伝えしていこうと思います。
フレイルの定義とは?

「フレイルティー(Frailty)」とは「虚弱」という意味で、老年医学会が提唱した新しい用語です。
frailtyはdisability(要介護状態)とは区別される老年症候群(geriatricsyndrome)の一つであり、「disabilityの主要な原因となる病態」で、高齢者特有のものと言われています。
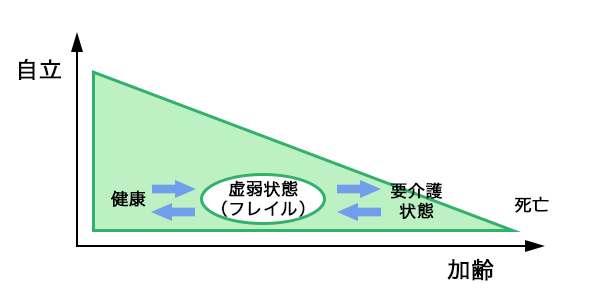
端的に言いますと、「健康障害に陥りやすい状態」の高齢者を指し、健常な状態と、要介護状態の中間の状態といえます。
※健康障害(ADL障害、転倒、独居困難、入院、生命予後など)
参考:在宅医療及び医療・介護連携に関するラーキンググループ
1990年代にフレイルの概念を「身体の予備力が低下し、身体機能障害に陥りやすい状態」として、障害がすでにある状態とは明確に区別し、ADL障害の前段階として定義付けられていました。
現在では「加齢に伴う症候群(老年症候群)として、多臓器にわたる生理的機能低下・ホメオスタシス(恒常性)低下、身体活動性、健康状態を維持するためのエネルギー予備能の欠乏を基盤として、種々のストレスに対して身体機能障害や健康障害を起こしやすい状態」と指すことが一般的です。「フレイル」の位置づけとしては、高齢者が要介護状態に陥る「衰弱」、「筋力低下」、「活動性低下」、「認知機能低下」、「精神活動低下」など健康障害を起こしやすい脆弱な状態の「前段階」といえます。
高齢者になるとこのフレイルという状態に陥りやすいため、「不可逆的に老い衰えた状態」と理解されることも多いですが、もっと早期に介入することでフレイルの状態を回避できるのではないかと、2014年に提唱されました。
No frailty⇔ frailty⇔ disabilityの過程は一方的でなく、「可逆的」で、「予防・治療が可能」ということを表しています。さまざまな予防・治療を介し、再び健常な状態に戻るという可逆性が含まれています。
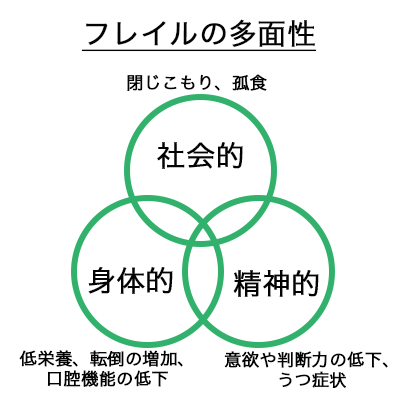
またフレイルの概念では、身体的(筋力低下など)な問題が、社会的(独居困難・経済的困窮など)、精神的(うつ状態・認知症など)な面に対しても影響を及ぼすといわれています。
参考:在宅医療及び医療・介護連携に関するラーキンググループ
フレイルとサルコペニアの違い
どちらも「加齢に伴う機能低下」を意味していますが、サルコペニアは、「筋肉量減少による身体機能の低下」が主体で、筋力・身体機能の低下を主要因としています。
フレイル(虚弱)は移動能力・筋力・バランス・運動処理能力・認知機能・栄養状態・持久力・日常生活の活動性など、広範囲の要素が含まれています。
サルコペニア>フレイルといったように、フレイルの中にサルコペニアが存在しているといって良いです。筋肉量だけに目を向けていてはいけません。
フレイルは「健康と病気の中間の状態」です。
放置すれば要介護状態になる可能性もあります。またフレイルに陥った高齢者の場合、健康な高齢者よりも死亡率が高いことは研究において報告されています。
フレイルの大きな原因3つ

1)身体的要因
2)社会的要因
3)精神的要因
この3つがフレイルの要因です。
■原因1)身体的要因
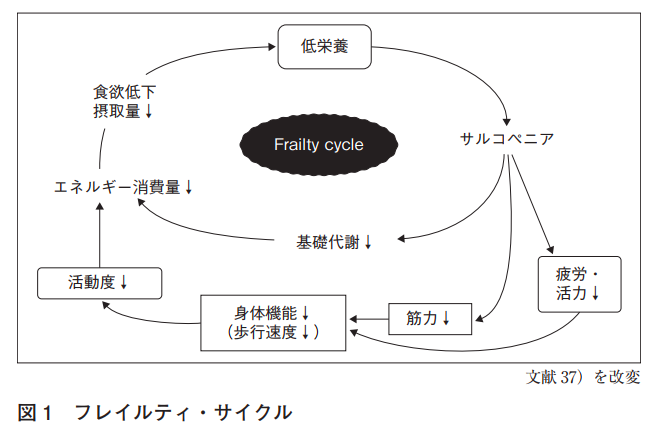
身体的な要因としては「サルコペニア」が一番に挙げられます。多くの高齢者が筋力低下し、サルコペニアとなり、要介護状態へ陥るからです。また身体的に衰える要因としては、疾患(脳血管疾患など)により寝たきりになることが主な要因となります。その他の要因として、以下が挙げられます。
◯消化・吸収力の低下
消化管の消化機能、吸収機能は加齢と共に低下していきます。大腸は80歳以上では便の排泄速度が遅くなるということも報告されています。そのため水分吸収が過度に起こり、便秘のリスクが高くなります。
◯エネルギー代謝の低下
基礎代謝は加齢と共に減少していきます。また男性の方が減少率が高いと報告されています。
◯たんぱく質代謝の低下
加齢とともにたんぱく質合成が低下していきます。
◯筋肉量の低下
たんぱく質の合成が低下することで、筋肉量も低下傾向になります。
◯ビタミンDの摂取不足
最近ではビタミンDが少ない人がフレイルになりやすいという研究結果がでています。
5つが低下していること、いわゆる低栄養がフレイルの要因となりやすいと考えられます。
高齢者の場合は、身体的・社会的・精神的な問題が、栄養状態に反映しやすいです。
さまざまなことがきっかけで低栄養状態になり、体力がますます低下していきます。
欧米においては「過剰な栄養摂取」=肥満でフレイルになるということも報告されています。
■原因2)社会的要因
社会的要因と精神的要因はほぼ比例しています。この2つの要因が基盤となり、身体的要因に発展していくのではとの見解もあります。
社会的要因は主に『社会との関わり』がなくなることが要因となります。また『経済的な困窮』も要因の一つです。
高齢者の「孤独」、「閉じこもり」によりフレイルを招きます。
■原因3)精神的要因
精神的要因は主に「うつ」や「認知症」です。高齢になると妻や友人に先立たれ、精神的に苦痛を味わう機会が多くなります。
若い時は、自分自身も元気で、もちろん仲がいい友達も元気でしょう。しかし高齢になると自分の体も、友達の体も動きにくくなります。それによりコミュニケーションを図ることができにくい状況になります。また高齢になればなるほど、仲間が亡くなる、最愛の夫や妻に先立たれるなど、気持ち的にも滅入ってくることが多くなります。
さまざまな原因で部屋に閉じこもりになります。そしてますます人との接触が減り、社会ともかかわることなく孤独になりがちです。この生活が続くことで筋力が衰えていく。。。と、このように各要因が「虚弱:フレイル」へと結びつくのです。
サルコペニア、フレイルを改善するためにも、「外にでる」「体を動かす」という機会を頻繁につくることが大切になります。まずは外にでるだけでもいいと思います。気持ちが晴れると、ご飯もおいしく食べれます。ご飯をおいしく食べることができれば体も元気、心も元気になります。
「孤食」の人は、複数の人と食する人と比べ、低栄養になりやすかったり、歩行速度が遅くなったりする割合が高いことが報告されています。
フレイルの症状
・身体機能(歩行の障害)
・バランス機能(転倒)
・関節疾患(痛み、骨折)
・泌尿器系(失禁・頻尿)
・認知機能
・視覚、聴覚、味覚
などの機能が低下、または障害されます。
フレイルの状態に陥ると「死亡率上昇」「身体能力の低下」が起こります。
転倒し、骨折する可能性も高くなり、何らかの疾病にもかかりやすく、入院を強いられ、ストレスに弱い状態になります。日和見感染しやすく、軽度の疾患が命取りになるケースもあります。それにより入院期間も伸び、認知面においても低下していきます。
寝たきり(長期臥床)=廃用症候群になってしまうということです。
フレイルのチェックリスト

フレイルは発見することが困難です。まずは自分でチェックしてみましょう。
<日常生活関連動作>
1:バスや電車で1人で外出していますか?
2:日用品の買い物をしていますか?
3:預貯金の出し入れをしていますか?
4:友人の家を訪ねていますか?
5:家族や友人の相談にのっていますか?
<運動器の機能>
6:階段を手すりや壁をつたわらずに昇っていますか?
7:椅子に座った状態から何もつかまらず立ち上がっていますか?
8:15分位続けて歩いていますか?
9:この1年間に転んだことがありますか?
10:転倒に対する不安は大きいですか?
<低栄養素状態かどうか>
11:6ヶ月で2〜3kg以上の体重減少がありましたか?
12:身長、体重
<口腔機能>
13:半年前に比べて固いものが食べにくくなりましたか?
14:お茶や汁物等でむせることがありますか?
15:口の渇きが気になりますか?
<閉じこもり>
16:週に1回以上は外出していますか?
17:昨年と比べて外出の回数が減っていますか?
<認知症>
18:周りの人から「いつも同じ事を聞く」などの物忘れがあると言われますか?
19:自分で電話番号を調べて、電話をかけることをしていますか?
20:今日が何月何日かわからない時がありますか?
<うつ>
21:(ここ2週間)毎日の生活に充実感がない
22:(ここ2週間)これまで楽しんでやれていたことが楽しめなくなった
23:(ここ2週間)以前は楽に出来ていたことが今ではおっくうに感じられる
24:(ここ2週間)自分が役に立つ人間だと思えない
25:(ここ2週間)わけもなく疲れたような感じがする
参照先:http://www.mhlw.go.jp/topics/2007/03/dl/tp0313-1a-11.pdf
これは厚生労働省が作成しているものです。詳しく知りたい方は上記のリンクを見てみましょう。
フレイルの診断基準
定義や診断基準については、世界的にも多くの研究者により現在も議論が行われている状況です。日本ではまだ具体的な診断基準の統一がなされていません。
今現在では身体的フレイルの視点では、Friedらの提唱した診断項目が主流となっています。
5項目あり、3項目以上該当するとフレイル、1もしくは2項目だけの場合はプレフレイル(フレイルの前段階)と判断します。
①体重減少
意図しない年間4.5㎏以上、または5%の体重減少。
(日本人では半年で2~3㎏減少)
②疲労感
(この二週間で)わけもなく疲れを感じる
③握力の低下(身体の虚弱)
男<26kg、女<18㎏
ペットボトルのキャップが開けにくい。
④歩行速度の低下(緩慢さ)
通常歩行で0.8~1.0m/秒未満
以前に比べて歩く速度が遅くなってきたと思う。
信号が青で渡り切れない。
⑤身体活動量の低下
散歩などの運動を週一回以上していない
※ 日本では、記憶力の低下なども考慮した評価表を検討中
●CHS:the Cardiovascular Health Study
(5項目の3項目以上当てはまるとフレイル)
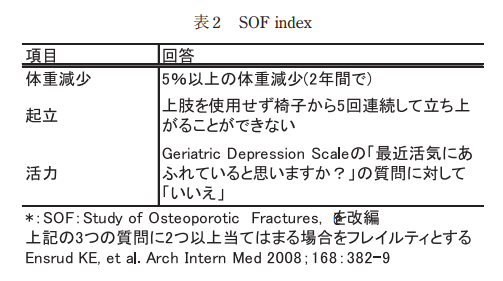
●SOF;the Study of Osteoporotic Fracture(3項目の2項目以上でフレイル)
1)体重減少
2)起立能力の低下
3)活力の低下
SOFは将来の転倒、身体機能障害、骨折、生命予後の予測因子として機能することが証明されています。介護の観点では二次予防対象者に対して、予防プログラムに繋げよう試みられています。
フレイルの評価項目には、筋力などのサルコペニアに関する項目が必須項目として組まれています。したがってフレイルと判定される対象者はサルコペニアと判定される対象者でもあります。
高齢者はさまざまな要因で活動量が低下し、食欲低下などによって栄養摂取量が減少しやすいため、それがサルコペニアにつながり、筋量減少により基礎代謝が低下へと連鎖していきます。サルコペニア自体により下肢筋力が低下し、転倒、歩行速度の減少、活動量の低下が誘発されます。そして、これらがフレイルの要因となるのです。
フレイルの治療方法

サルコペニアと同様で「運動」と「栄養」が推進されています。
散歩やウォーキングなどの無理のない運動を生活に取り入れることが大切です。
糖尿病などの生活習慣病のある人については、病気への影響も考える必要があります。
体重が減少しやすい人はたんぱく質(魚・肉・乳製品・大豆など)を積極的に摂取しましょう。
フレイルの予防対策4つ【運動編】

筋力低下を予防する方法として「運動」をすることです。
特に大切なことは、臥位・座位姿勢を減らしていくこと、日常生活の動作を容易に行うことです。心身機能を持続的に使うことにより、廃用症候群をさけることができます。
※サルコペニアをチェックする方法は「サルコペニア」の記事を見て頂ければと思います。
■1. 漸増負荷筋力強化運動=レジスタンス運動
漸増負荷筋力強化運動=レジスタンス運動が有用です。たんぱく質合成には、重いものを持ち上げたり、マラソンをするなど高負荷な運動をすることで効果があります。
筋力トレーニングを実施するときに重要なのは、①強度(負荷) ②回数 ③頻度の3つです。
1RM(一回しか持ちあげれない負荷)ではなく、10RM(10回は持ち上げることが可能な負荷)でのトレーニングを行いましょう。10RMでの運動は、最初はこんなに軽くて効果があるのかな?と思いがちですが、数回することで、筋肉の疲労感を感じます。
「低負荷で、疲労困憊まで繰り返すことにより、筋タンパク質合成の亢進と有意な筋肥大が観察」(Mitchellら 2012)と研究報告もあるように、トレーニングの効果を期待することができます。
①低強度(同じ動作を10回すれば限界くらいの強度)の負荷を
②10回を一日に3セット(2セット目からは負荷を落としてもOK)
③それを週に3-4回 もしくは 2-3回(体調に合わせて)
「少し疲れたな」と感じる程度の運動を、「持続的」に行うことでフレイル・サルコペニアの予防に効果があります。
■2. ADL動作を一生懸命に行う
「筋肉を鍛える時間がない」「鍛えることに興味が持てない」という、特に女性の方は多いのではないでしょうか。
その場合は日常生活の中の動作を一生懸命行ってください。掃除を毎日全力で行うことも良いでしょう。毎日窓ガラスを磨くのも、車の掃除をするというのも良いかもしれません。
日常生活の動作は筋トレ並みの動作はたくさんあります。日頃動いて疲れないのは、通常の動作を楽にしているからです。
歯を磨くとき、食器を洗う時は空気椅子で行う、下の物を取るときは、膝をしっかりまげて膝の屈伸運動を十分の行うということでも良いです。継続することが大切です。
■3. 歩く
動作の中で、最も簡単で重要なことは「歩く」ことです。歩くことで、社会とのかかわりも出てきます。最低でも1日8000歩歩くことを推奨されています。
■4. 「社会」と関わりを持つ
社会と関わりを持つことは、身体機能を鍛えることと同じくらい重要です。
高齢になるとさまざまな要因で社会との関わりが激減します。まずは家族、そしてご近所とのコミュニケーションを図るようにしていきましょう。
また趣味活動を行いサークルに参加することもお勧めです。体調を気にしながらも、外出の機会を増やしていくことはフレイル予防には最適です。
フレイルの予防対策4つ【食事編】

栄養補給でフレイル予防につながる検証はまだまだ十分ではありませんが、食生活はとても重要で不可欠なものです。バランスの良い食事を心がけ、フレイルを予防しましょう。
しかしながら、80歳になっても何歳になっても、好き嫌いは必ずあると思います。好き嫌いが多い方は別として、偏食が著名でなければ「好きなものを好きなだけ食べてもらう」ということも大切です。好きなものを食べることで気持ちがハッピーになれるのであれば、そちらを優先させた方がよいでしょう。
■1. おいしく食べることを考える
高齢になると咀嚼力低下、嚥下能力も低下していきます。食べやすいようにしてあげることも必要ですが、なるべくおいしい状態で食べれる工夫が大切です。
また、なるべく「孤食」を避けましょう。一人でご飯を食べるとおいしいご飯もおいしく感じることができません。「孤食」をしている人は「うつ傾向」になる確率が非常に高くなるという報告もあります。また精神面だけでなく、栄養状態、食品摂取の多様性低下、歩行速度の低下、咀嚼力の低下も認めるという結果もあります。
■2. たんぱく質を摂取する
最近のコホート調査で、「たんぱく質摂取量が少ないことは3年後の筋力の低下と関連し、さらに高齢女性の3年間の観察で、たんぱく質摂取量が少ないとフレイルティの出現のリスクが増加する」と報告されています。
筋力低下を予防するためにはたんぱく質が必要になります。
「筋肉が減少する」ということは、筋たんぱく質の「分解される量>合成される量」という状態が長い時間続くことが必須です。
つまり、筋たんぱく質の合成量が増えるか、分解量が減れば筋力低下を予防できる可能性があります。
人間が体内で合成できない、食事での摂取で補う必要があるのが9種ある「必須アミノ酸」です。アミノ酸はたんぱく質の原材料です。この必須アミノ酸を摂取することが重要になります。特に、「ロイシン」という成分が筋たんぱく質の合成を促進します。
しかし、ここで問題となるのが、高齢者は成人よりも多く摂取しなければならないという点です。
報告では、少なくとも毎食良質なたんぱく質を「25g~30g」程度摂取しなければ、骨格筋で有効なたんぱく質合成が1日を通して維持できない可能性があるといわれています。また1㎏に対して1gのたんぱく質摂取との見解もあります。体重分のたんぱく質摂取を心がけましょう。たんぱく質は、肉・魚・大豆・牛乳などに多いので、毎食取り入れていきましょう。
また、糖尿病、腎不全の方などは、医師から食事制限やたんぱく質の制限を指導されている方がおられると思います。その際は、必ず医師に相談する必要があります。
■3. ビタミンDを摂取する
たんぱく質そのもの以外に、効果があるものとして、ビタミンD、成長ホルモン、テストステロン(男性ホルモン)などが有望視されています。
体内のビタミンDは太陽光を受けて活性化し、たんぱく質合成を促します。1日5分でも良いので日光に当たるようにしましょう。
■4. 感染症・服薬に気を付ける
食事とは無関係ですが、高齢者の体力が急に落ちるきっかけは肺炎・インフルエンザなどの感染症や、多数の薬を服薬するからだと言われています。
感染症が流行する前に予防をする、また服薬も適切な量・種類を服薬するように心がけましょう。体力を日頃からつけるためには、栄養が必要不可欠です。
■フレイル予防として大事なこと
まずは以前と比べて変わったところがないかをチェックする必要があります。
上記の図での黄色の枠にあるように
・転びやすくなった
・外出が少なくなった
・なんか気分が滅入る
・活発ではなくなった
この前兆をとらえることが大切です。
まとめ
メタボ、ロコモのようにフレイルも少しずつではありますが、社会に浸透してくる言葉です。フレイルは身体的・社会的・精神的な要因が招きます。そのため「運動」「栄養」「社会参加」を同時に行っていくことがフレイル予防になります。
身体を動かすことで、食が進む。食が進めば、精神面に変化がでる。精神面に変化がでると前向きになり、外へ出る機会が増える。すべてが「連鎖」しています。
高齢者が、一歩を踏み出すためには、私たちが積極的に動くことが大切になります。
しかしながら、問題はたくさんあります。「孤食」に関して言えば、独居の方が数多くおられますが、そこへの介入は地域のサポートが重要な鍵となります。独居の方は、「一人で何でもする」という方が多いため、わざわざ地域・福祉サービスの利用をしないため、なかなか介入しにくい点でもあります。
このフレイルの問題は医療だけでなく、地域のコミュニティーをいかに活性化させるかが大きなポイントとなるでしょう。
より多くの方に、フレイルの知識を知ってもらうように地域医療・地域福祉の充実が、フレイルを早期発見に繋がり、運動指導・食事指導など適切な対応を行うことが、健康寿命を延ばすことになると考えます。















![さつまいもの栄養成分・効果効能5つとおすすめの食べ方6つ[専門家解説]](/media/uploads/article/image/203/thumb_lg__________1.jpg)